Болезнь Паркинсона — это хроническое заболевание, связанное с постепенной гибелью двигательных нервных клеток (нейронов), вырабатывающих дофамин.
Общая информация
Для заболевания характерны двигательные нарушения: тремор, гипокинезия, мышечная ригидность, неустойчивость, а также психические и нервные расстройства — все это результат снижения тормозящего влияния бледного шара (паллидума), расположенного в переднем отделе головного мозга, на полосатое тело (стриатум). На данный момент болезнь неизлечима, однако существующие методы консервативного и оперативного лечения позволяют значительно улучшить качество жизни больных.
Своим названием болезнь обязана французскому неврологу Жану Шарко, который предложил назвать её в честь британского врача и автора «Эссе о дрожательном параличе» Джеймса Паркинсона.
Чаще всего первые симптомы заболевания появляются в 55-60 лет. Однако, в ряде случаев, болезнь может развиться и в возрасте до 40 (болезнь Паркинсона с ранним началом) или до 20 лет (ювенильная форма заболевания).
Мужчины болеют несколько чаще, чем женщины. Риск развития болезни Паркинсона у курильщиков в 3 раза ниже, чем у некурящих. От развития болезни Паркинсона защищает также употребление кофеина.
Врачи отмечают, что болезнь Паркинсона является сложным нейродегенеративным заболеванием, которое затрагивает миллионы людей по всему миру. Специалисты подчеркивают важность ранней диагностики, так как это может значительно улучшить качество жизни пациентов. Симптомы, такие как тремор, ригидность и замедленность движений, могут варьироваться у разных людей, что делает индивидуальный подход к лечению особенно актуальным. Врачи рекомендуют комплексный подход, включающий медикаментозную терапию, физическую реабилитацию и психологическую поддержку. Также они акцентируют внимание на необходимости исследований, направленных на понимание причин заболевания и разработку новых методов лечения. Профилактика и осведомленность о болезни играют ключевую роль в управлении состоянием пациентов и повышении их жизненного комфорта.

Симптомы
Для болезни Паркинсона характерны следующие двигательные нарушения:
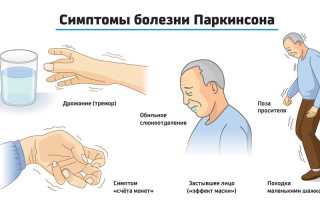
Тремор (дрожание) – наиболее очевидный и легко выявляемый симптом. Для паркинсонизма характерен тремор, возникающий в покое, хотя редко возможны и другие типы (постуральный, интенционный). Его частота 4-6 Гц (движений в секунду). Он обычно начинается в дистальном отделе одной руки, при прогрессировании заболевания распространяясь на противоположную руку и на ноги. Разнонаправленные движения большого и других пальцев внешне напоминают счёт монет. Иногда также отмечается дрожание головы по типу «да-да» или «нет-нет», дрожание век, языка, нижней челюсти. В редких случаях оно охватывает всё тело. Тремор усиливается при волнении и стихает во время сна и произвольных движений. В отличие от мозжечкового тремора, который появляется при движении и отсутствует в покое, при болезни Паркинсона типично его наличие в покое и уменьшение или исчезновение при движениях.
Гипокинезия – снижение спонтанной двигательной активности. Больной может застывать, часами сохраняя неподвижность. Характерна общая скованность. Активные движения возникают после некоторого промедления, темп их замедлен — брадикинезия. Больной ходит мелкими шагами, ступни при этом располагаются параллельно друг другу — кукольная походка. Лицо маскообразное, взгляд застывший, мигания редкие. Улыбка, гримаса плача возникают с запозданием и так же медленно исчезают.
“Поза манекена” характерная для болезни Паркинсона
Речь лишена выразительности, монотонна.
В результате характерного для болезни Паркинсона уменьшения амплитуды движений почерк становится мелким — микрография.
Уменьшение количества движений, отсутствие содружественных движений. При ходьбе руки не совершают обычных размашистых движений, они остаются прижатыми к туловищу. При взгляде вверх не отмечается наморщивания лба. Сжатие пальцев в кулак не сопровождается разгибанием кисти. Больной не может выполнять несколько целенаправленных движений одновременно. Все действия напоминают автоматические.
Мышечная ригидность – равномерное повышение тонуса мышц по пластическому типу. Конечности при их сгибании и разгибании застывают в приданном им положении. Такая форма повышения мышечного тонуса называется «пластической восковой гибкостью». Больной сутулится, голова наклонена вперёд, полусогнутые в локтевых суставах руки прижаты к телу, ноги также слегка согнуты в тазобедренных и коленных суставах. При пассивном сгибании-разгибании предплечья, головы, круговых движениях в лучезапястном суставе можно ощутить своеобразную прерывистость, ступенчатость напряжения мышц — «симптом зубчатого колеса».
Изменения мышечного тонуса ведут к нарушению тенденции конечности к возвращению в исходную позицию после совершённого движения. Например, после резкого пассивного тыльного сгибания стопы она некоторое время сохраняет приданную ей позицию — феномен Вестфаля.
Постуральная неустойчивость – развивается на поздних стадиях заболевания. У больного отмечаются затрудения преодоления как инерции покоя, так и инерции движения. Больному сложно начать движение, а начав его, трудно остановиться. Начав движение вперёд, в сторону или назад, туловище обычно как бы опережает ноги, в результате чего нарушается положение центра тяжести. Человек теряет устойчивость и падает.
Кроме нарушений двигательной сферы, при болезни Паркинсона отмечаются вегетативные расстройства, а также нарушения обмена веществ. Следствием может быть либо истощение, либо ожирение. Секреторные расстройства проявляются сальностью кожных покровов, особенно лица, повышенным слюноотделением, избыточной потливостью.
Психические расстройства при болезни Паркинсона могут быть обусловлены как самим заболеванием, так и антипаркинсоническими препаратами. Начальные признаки психоза (страх, растерянность, бессонница, галлюцинаторно-параноидное состояние с нарушением ориентировки) отмечают у 20% амбулаторных и двух третей больных с тяжёлой формой паркинсонизма. Слабоумие выражено слабее, чем при сенильной деменции. У 47% наблюдают депрессии, у 40% – расстройства сна и патологическую утомляемость. Больные безынициативны, вялы, а также назойливы, склонны к повторению одних и тех же вопросов.
Болезнь Паркинсона вызывает множество обсуждений и размышлений среди людей, столкнувшихся с этой недугом. Многие пациенты и их близкие отмечают, что важным аспектом является поддержка и понимание со стороны окружающих. Люди делятся своими переживаниями о том, как болезнь влияет на повседневную жизнь, и подчеркивают необходимость информированности общества о симптомах и особенностях заболевания. Некоторые рассказывают о том, как занятия физической активностью и терапия помогают им справляться с проявлениями болезни. В то же время, страх перед неизвестностью и возможными осложнениями порой становится тяжелым бременем. Важно, чтобы пациенты чувствовали, что они не одни, и могли рассчитывать на помощь как медицинских специалистов, так и близких.
Лечение
Болезнь Паркинсона в настоящее время является неизлечимой, все существующие методы лечения направлены на облегчение её симптомов (симптоматическое лечение). Такое лечение включает в себя:
- Консервативное лечение
- Хирургическое лечение
- Нейростимуляция (является современным методом лечения, который представляет собой малоинвазивную нейрохирургическую операцию).
- Лечение с применением стволовых клеток. Генная терапия
Прогноз
Прогноз условно неблагоприятный — болезнь Паркинсона неуклонно прогрессирует. Симптомы нарушения движений развиваются быстро. Больные, не получающие лечения, в среднем теряют возможность обслуживать себя самостоятельно через 8 лет от начала заболевания, а через 10 лет становятся прикованными к постели. Отмечено, что при относительно раннем развитии болезни Паркинсона быстрее всего прогрессируют симптомы нарушения двигательной активности, а при появлении первых симптомов заболевания у лиц 70 лет и старше на первый план выходят психические расстройства.
Адекватная терапия замедляет развитие ряда симптомов, ведущих к потере трудоспособности больных. Однако через 10 лет с момента начала заболевания трудоспособность большинства больных значительно снижена.
Продолжительность жизни больных снижена. Трудоспособность у данных больных стойко и необратимо утрачивается, в зависимости от выраженности неврологических нарушений больным назначается группа инвалидности.

Вопрос-ответ
Как ведёт себя человек с болезнью Паркинсона?
Болезнь Паркинсона имеет прогрессирующий характер. С медицинской точки зрения она проявляется двигательными нарушениями, а именно – слабая двигательная активность, ограниченные движения, подвижность мышц в состоянии полного покоя, тремор конечностей.

Сколько живут с болезнью Паркинсона?
В среднем при раннем начале (до 39 лет) продолжительность жизни составляет около 35–40 лет. Если диагноз поставлен в 40–65 лет, пациент может дожить до глубокой старости, более 80 лет. Наиболее осторожный прогноз для пожилых людей: болезнь Паркинсона после 65 лет неизменно приводит к летальному исходу.
Каковы симптомы болезни Паркинсона?
Ее основными признаками считают двигательные нарушения в виде недостаточной двигательной активности со снижением объёма и темпа движений. У больного выявляют прогрессирующую ригидность мышц и тремор в покое. У него возникают трудности при удержании равновесия в определенных позах и при их смене.
В чем разница между Паркинсоном и Альцгеймером?
Иногда болезнь Паркинсона путают с болезнью Альцгеймера. Их основное отличие в том, что последней присущи и когнитивные расстройства – ухудшение поведенческих функций, памяти. При болезни Паркинсона все сводится к расстройству двигательной активности.
Советы
СОВЕТ №1
Регулярно консультируйтесь с врачом-неврологом. Своевременное обращение к специалисту поможет вам получить правильный диагноз и назначить адекватное лечение, что может существенно замедлить прогрессирование болезни.
СОВЕТ №2
Занимайтесь физической активностью. Упражнения, такие как йога, плавание или прогулки, могут улучшить координацию, гибкость и общее состояние здоровья. Физическая активность также способствует улучшению настроения и снижению стресса.
СОВЕТ №3
Обратите внимание на питание. Сбалансированная диета, богатая антиоксидантами, витаминами и минералами, может поддерживать здоровье мозга. Употребляйте больше фруктов, овощей, цельнозерновых продуктов и полезных жиров.
СОВЕТ №4
Поддерживайте социальные связи. Общение с друзьями и близкими, участие в группах поддержки или терапевтических занятиях может помочь справиться с эмоциональными трудностями и улучшить качество жизни.